SÍNDROME DE GUILLAIN-BARRÉ
Até há pouco tempo era considerada uma doença única. Hoje se sabe que se trata de uma doença heterogênea com algumas variantes.
É uma síndrome auto-imune ,onde ocorre uma lesão da bainha de mielina que recobre os nervos periféricos. É uma polirradiculopatia desmielinizante inflamatória.
Vamos traduzir então:
Todos os nossos estímulos sensoriais como dor, temperatura, tato e pressão são transportados pelos nervos periféricos até a medula espinhal, e de lá, para o cérebro onde serão processados. O mesmo acontece com os estímulos motores, só que no sentido contrário. Quando mexemos a mão, isso só ocorre porque o cérebro executa uma ordem que vai até a medula espinhal e desta para o nervo periférico que inerva os grupos musculares que comandam a mão.
É uma síndrome auto-imune ,onde ocorre uma lesão da bainha de mielina que recobre os nervos periféricos. É uma polirradiculopatia desmielinizante inflamatória.
Vamos traduzir então:
Todos os nossos estímulos sensoriais como dor, temperatura, tato e pressão são transportados pelos nervos periféricos até a medula espinhal, e de lá, para o cérebro onde serão processados. O mesmo acontece com os estímulos motores, só que no sentido contrário. Quando mexemos a mão, isso só ocorre porque o cérebro executa uma ordem que vai até a medula espinhal e desta para o nervo periférico que inerva os grupos musculares que comandam a mão.
A medula espinhal está conectada ao cérebro, possui mais ou menos 45 cm de comprimento e fica dentro da coluna vertebral. Vai da primeira vértebra cervical, lá em cima do pescoço, até a segunda vértebra lombar. Ao longo da medula saem vários plexos de nervos periféricos para todo o corpo.
A parte inferior do corpo é inervada pelos nervos que saem da região da coluna lombar, enquanto que os braços e o tronco pelos nervos da região torácica e cervical. Já dá para saber porque lesões altas na coluna causam tetraplegia
com paralisação de todo o corpo e lesões baixas apenas paralisam as pernas.
Os nervos levam e trazem as informações ao cérebro através de impulsos elétricos. Assim como fios encapados, os nervos também são revestidos por uma substância isolante chamada de bainha de mielina. A síndrome de Guillain-Barré ocorre pela produção de auto-anticorpos que atacam e destroem essa bainha de mielina protetora. O processo inflamatório e a destruição da bainha bloqueiam a passagem do estímulo nervoso. O cérebro dá a ordem, mas ela não chega aos músculos.
Os nervos acometidos são basicamente os motores, com pouco ou nenhum acometimento dos nervos sensitivos. Logo, há incapacidade muscular com pouca ou nenhuma diminuição da sensibilidade.
Os nervos levam e trazem as informações ao cérebro através de impulsos elétricos. Assim como fios encapados, os nervos também são revestidos por uma substância isolante chamada de bainha de mielina. A síndrome de Guillain-Barré ocorre pela produção de auto-anticorpos que atacam e destroem essa bainha de mielina protetora. O processo inflamatório e a destruição da bainha bloqueiam a passagem do estímulo nervoso. O cérebro dá a ordem, mas ela não chega aos músculos.
Os nervos acometidos são basicamente os motores, com pouco ou nenhum acometimento dos nervos sensitivos. Logo, há incapacidade muscular com pouca ou nenhuma diminuição da sensibilidade.
Sintomas
O quadro clínico é de fraqueza muscular, geralmente iniciada nas pernas e com evolução ascendente. Pode haver desde apenas fraqueza leve até paralisia total dos membros. Em questão de horas/dias a doença começa a subir e acometer outros grupos musculares. Em alguns pacientes o Guillain-Barré progride lentamente e não chega a acometer a parte superior do corpo de modo importante.
A gravidade da doença está nos casos em que ocorre o acometimento dos músculos respiratórios e da face, com dificuldade para respirar, engolir e manter as vias aéreas abertas. Até 30% dos pacientes precisam de ventilação mecânica, 70% dos casos apresentam também sintomas de taquicardia (coração acelerado), hipertensão/hipotensão, perda da capacidade de suar, arritmias, retenção urinária e constipação intestinal. São chamados sintomas de disautonomia e também ocorrem por alteração dos nervos periféricos.
Em geral, o Guillain-Barré progride por 2 semanas, mantém-se estável por mais 2 e, então, começa a regredir, um processo que pode durar várias semanas.
Os 2 exames complementares que ajudam no diagnóstico são a punção lombar e a eletroneuromiografia:
Punção lombar: é um procedimento médico que se faz para que se possa colher um líquido que existe em nosso sistema nervoso chamado líquor. O líquor ou líquido cefalorraquidiano ("líquido da espinha") é produzido em estruturas que se encontram dentro do cérebro. Este líquido, portanto, circula ao redor da medula espinhal ("espinha") e do cérebro.
Eletroneuromiografia: é composta por uma série de testes neurofisiológicos que visam o estudo funcional do sistema nervoso periférico, da junção neuromuscular e dos músculo.
Por que ocorre a síndrome
A produção de auto anticorpos ocorre por uma reação cruzada entre anticorpos produzidos contra um agente infeccioso e a bainha de mielina. Explicando, alguns micróbios podem ter proteínas semelhantes às presentes na bainha, se o anticorpo for desenvolvido para atacar essa proteína, ele se confunde e acha que a bainha de mielina também é um agente invasor.
Até 2/3 dos doentes com Guillain-Barré referem um quadro de infecção respiratória ou gastrointestinal antes do aparecimento da síndrome. A infecção mais associada é pelo Campylobacter jejuni, uma bactéria que causa gastroenterite.
Outros eventos além de infecções bacterianas associados ao Guillain-Barré são: Infecção pelo HIV - Vacinação - Traumas - Cirurgias - Linfomas - Lúpus
Diagnóstico e Tratamento do Guillain-Barré
A produção de auto anticorpos ocorre por uma reação cruzada entre anticorpos produzidos contra um agente infeccioso e a bainha de mielina. Explicando, alguns micróbios podem ter proteínas semelhantes às presentes na bainha, se o anticorpo for desenvolvido para atacar essa proteína, ele se confunde e acha que a bainha de mielina também é um agente invasor.
Até 2/3 dos doentes com Guillain-Barré referem um quadro de infecção respiratória ou gastrointestinal antes do aparecimento da síndrome. A infecção mais associada é pelo Campylobacter jejuni, uma bactéria que causa gastroenterite.
Outros eventos além de infecções bacterianas associados ao Guillain-Barré são: Infecção pelo HIV - Vacinação - Traumas - Cirurgias - Linfomas - Lúpus
Diagnóstico e Tratamento do Guillain-Barré
O diagnóstico é baseado principalmente em sintomas e exame físico, e até agora não há nenhum teste laboratorial específico para identificá-lo. No entanto, o médico pode pedir alguns estudos (análise do líquor da medula espinhal, um eletromiograma ou estudos de condução nervosa) para afastar outras causas de fraqueza.
Tratamento diagnóstico é crucial, pois quanto mais cedo for iniciado, melhor o prognóstico.
Tratamento diagnóstico é crucial, pois quanto mais cedo for iniciado, melhor o prognóstico.
O tratamento da síndrome de Guillain-Barré requer diagnóstico precoce e internação hospitalar. A doença é monofásica e geralmente tem boa evolução. Os cuidados médicos e de enfermagem é fundamental, sobretudo no cuidado com a função respiratória, que pode ficar crítica. Ensaios clínicos mostram que a troca de plasma, o uso endovenoso de imunoglobulina, tem sido eficaz nos casos moderados e severos, principalmente se iniciada precocemente.
Trata-se de doença monofásica e que raramente recidiva com a introdução de duas formas de tratamento, plasmaferese (PF) e imunoglobulinas humanas endovenosas (IgEV),
- Plasmaferese - é um processo de remoção de elementos do plasma sanguíneo responsáveis por algumas doenças. A indicação mais comum é para remoção de anticorpos e complexos auto-imunes, e é um método semelhante a hemodiálise onde se filtra os auto- anticorpos
- Imunoglobulinas humanas - Anticorpos contra os auto- anticorpos.
A imunoglobulina humana é o medicamento utilizado para o tratamento da síndrome de guillain-barré, e visa melhorar os sintomas de fraqueza e reduzir a gravidade da doença e deve ser aplicado em ambiente hospitalar.
Os dois tratamentos são igualmente efetivos, antigamente usava-se corticóides, mas estes foram abandonados por ausência de benefícios nos trabalhos científicos realizados. Hoje não são mais indicados.
Em 80% dos casos o paciente se recupera totalmente ou as sequelas são mínimas e não interferem na qualidade de vida. A mortalidade é de 5% e aproximadamente o mesmo percentual não consegue voltar a andar.
ONFALOCELE
Em 80% dos casos o paciente se recupera totalmente ou as sequelas são mínimas e não interferem na qualidade de vida. A mortalidade é de 5% e aproximadamente o mesmo percentual não consegue voltar a andar.
ONFALOCELE
É um defeito na parede abdominal, na inserção do cordão umbilical, com herniação de órgãos abdominais. Apresenta uma incidência de 2,5 em 10.000 nascidos vivos.
O diagnóstico pré-natal baseia-se na demonstração do defeito na linha mediana da parede abdominal, com presença de saco herniário com conteúdo visceral no qual se insere o cordão umbilical. O defeito é caracterizado pela ausência dos músculos abdominais, fáscia e pele, e coberto por uma membrana avascular, forma uma hérnia. O saco herniado é formado por uma camada interna (peritônio) e uma externa (membrana amniótica) e entre as duas existe uma fina camada de geleia de Wharton. A migração das alças intestinais no cordão umbilical ocorre normalmente entre 8 e 12 semanas de gestação e a falha no retorno das alças intestinais para a cavidade abdominal resulta na formação de onfalocele.
A embriogênese da onfalocele não é muito bem entendida. Várias teorias foram sugeridas para esclarecer sua origem. Em casos de onfalocele extensas, nas quais há herniação de fígado e alças intestinais, o defeito pode resultar da interrupção no desenvolvimento dos folhetos laterais e de falha no fechamento da parede abdominal, por volta da terceira ou quarta semana de vida embrionária. Porém, nas onfaloceles pequenas, em que somente as alças intestinais estão herniadas, o defeito pode ser resultante de uma falha nos estágios finais de fechamento dos folhetos laterais, secundário à exposição a agentes teratogênicos ou alterações genéticas que predispõem ao desenvolvimento de malformações. Todos os órgãos abdominais podem se hérniar, sendo mais frequentes a protrusão de alças intestinais, estômago e fígado.
Onfalocele gigante, contendo alças intestinais e o fígado em sua totalidade.
Fetos com onfalocele apresentam alta mortalidade, que varia de acordo com a presença de malformações ou cromossomopatias associadas. Quando isolada, o prognóstico é muito bom, com uma taxa de sobrevida de até 94%.
Tratamento da onfalocele:
O exame diagnosticado durante a gravidez, através de ultrassom, apos o primeiro trimestre. Trata-se com a aplicação de uma lâmina de silicone que envolve o conteúdo da onfalocele, com a redução progressiva da mesma, tornou-se o método de escolha para o tratamento das onfaloceles gigantes íntegras. Tal procedimento possibilita a redução do conteúdo da onfalocele sem que se aumente em demasia a pressão intra-abdominal, evitando-se assim a ocorrência de insuficiência respiratória e distúrbios circulatórios viscerais, pois o aumento na pressão abdominal no pós-operatório pode levar à efeitos temporários na função pulmonar. Casos de insuficiência respiratória em bebês com onfalocele pode ser decorrente de um crescimento anormal do pulmão durante o período pré-natal, podendo resultar em anormalidades crônicas da função respiratória. Por esse motivo, é de fundamental importância a reabilitação pulmonar precoce nestes pacientes. São poucos os trabalhos que descrevem o tratamento fisioterapêutico nesta enfermidade. Os objetivos gerais estão relacionados com a melhora da qualidade de vida e das atividades de vida diária, diminuição da sintomatologia e das incapacidades geradas pela doença, melhora do desempenho da musculatura global, prevenção de maiores complicações pulmonares e manutenção e melhora do condicionamento físico. Como se trata de uma doença pulmonar restritiva, a melhora do desempenho ventilatório por meio de equilíbrio de força e alongamento da musculatura respiratória, assim como a reexpansão pulmonar. Não a fármacos para o tratamento da onfalocele apenas tratamento cirúrgicos, mas são utilizados alguns analgésicos e antibióticos em casos de houver dor e infecções.
Todavia, a deiscência na linha de sutura da prótese, bem como a peritonite, é intercorrência responsável por níveis não desprezíveis de morbidade e mortalidade. Em consequência destas complicações, ainda recentemente, alguns autores sugeriram a volta ao passado, propondo o emprego de métodos conservadores, como a escarificação da membrana com sais de prata, , protelando-se o fechamento definitivo da malformação para um segundo tempo.
Expectativas (prognóstico):
Os cuidados pós-operatórios são realizados em uma unidade de terapia intensiva neonatal. O bebê é colocado em uma (incubadora) para manter-se aquecido e evitar infecções. O oxigênio é fornecido normalmente por meio de ventilação mecânica, líquidos intravenosos, antibióticos e medicamentos para a dor também são ministrados. Uma sonda nasogástrica é inserida para manter o estômago livre de secreções gástrica. A alimentação através da sonda nasogástrica é iniciada assim que a função intestinal voltar. Tal alimentação é iniciada lentamente, e geralmente os bebês relutam em comer.
HIPOSPÁDIA
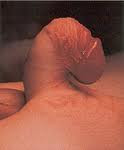
È uma malformação congênita que resulta de uma terminação da uretra numa localização anormal em qualquer parte da face inferior do pênis ou até do períneo. Clinicamente não manifesta maiores sintomas, somente uma alteração do jato urinário. É geralmente associado à curvatura peniana e pode resultar em infertilidade secundária à dificuldade de transporte do sêmen. É malformação frequente acometendo 1 criança a cada 300 nascidas.
| Causas da Hipospádia | |
| E uma malformação que ocorre por múltiplos fatores, dentre alguns temos os problemas hormonais pré-natais, problemas genéticos e ambientais. As causas de hipospadia consistem em algum desequilíbrio ou deficiência hormonal durante um determinado período crítico antes do nascimento. Devido a este desequilíbrio a formação dos órgãos sexuais não pode ser completamente finalizada. Em casos ligeiros de hipospadia, as aberturas uretrais são pequenas, próximas da extremidade da glande; em casos graves, as aberturas são maiores e mais próximas da base do pénis. Muitas vezes o pénis apresenta uma curvatura inferior. Pode também haver uma correlação com outros problemas físicos, por exemplo, testículos não descendentes e o número de homens afetados é relativamente pequeno (intersexualidade, estima-se 1 em 300), mas parece que está a aumentar em vários países. Muito raramente, uma situação comparável é encontrada em mulheres: devido a uma uretra mal-formada ou ausente, a bexiga sofre esvaziamento para a vagina. | |
A classificação da hipospádia é feita de acordo com a posição do meato Uretral: anterior (70% dos casos) — glandular, coronal e peniana Anterior: média (10% dos casos) — peniana média
Posterior: (20% dos casos) — peniana posterior, penoscrotal, escrotal e perineal.
TRATAMENTo
A conduta cirúrgica na hipospádia visa à correção estética e funcional da genitália masculina. O prepúcio exuberante que cobre apenas a face dorsal da glande deve ser corrigido para compensar a falha ventral. Do ponto de vista funcional, a topografia ectópica do meato uretral implica num jato urinário não direcionável para frente. A principal consequência deste fato é que as crianças são obrigadas a urinar sentadas, sendo compreensível o grave problema psicológico que isto acarreta. A presença de tecido fibroso na superfície ventral do pênis e a consequente curvatura peniana ventral congênita representa outro aspecto funcional a ser corrigido.
A cordectomia constitui o estágio inicial na cirurgia de hipospádia. Após uma circuncisão pouco abaixo do sulco coronal, a pele prepucial é mobilizada até a base do pênis, expondo, assim, os resquícios fibrosos responsáveis pela curvatura peniana durante a ereção. O grau de curvatura pode ser avaliado no intra-operatório, promovendo-se uma ereção artificial com injeção de soro fisiológico no corpo cavernoso. Todo este tecido fibroso deve ser removido e o resultado reavaliado por meio de nova ereção artificial.
A uretroplastia baseia-se na obtenção de um segmento tubular adjacente e em continuidade à uretra incompletamente formada, de forma que o novo meato uretral seja levado para junto da extremidade do pênis. Existe grande controvérsia quanto ao tecido que melhor se adapta à função da neo-uretra, e isto explica o número de opções cirúrgicas existentes.
Numa primeira intervenção, realizada ao longo do primeiro ano de vida, deve-se extrair a fita fibrosa para possibilitar o desenvolvimento normal dos corpos erécteis do pénis. Posteriormente, após um período que pode durar entre alguns meses até um ano, deve-se reconstruir o canal uretral para que chegue até à ponta da glande. De modo a facilitar a cicatrização, o fluxo urinário é provisoriamente desviado através de uma drenagem que desvia a urina para a parede do abdómen e do períneo. Por fim, deve-se fechar este meato artificial, quando o novo canal uretral já se encontrar funcional. O tratamento cirúrgico visa: permitir que o paciente urine em pé, uma melhora estética, evitar as consequências psicológicas de órgãos genitais malformados, permitir que no futuro tenha função sexual normal.
Não existem fármacos especializados para o tratamento da doença hipospadia, apenas tratamento cirúrgico.
Imagens representativas da doença hipospadia:
POSTADO POR: JUCIANE DE JESUS DA CUNHA.
REFERÊNCIAS:
Hu-berlin - disponível em: http://www2.hu-berlin.de/sexology/ECP3/html/hypospadia.html- acesso em: 15/05/2011.
Medipedia-disponível em: http://www.medipedia.pt/home/home.php?module=artigoEnc&id=65- acesso em:15/05/2011.
Uromedical-disponível em: http://www.uromedical.com.br/doenca_congenita.html - acesso em 16/05/2011.
Scielo-htpt://www.scielo.br/scielo.php?pid=S0104-42301998000200013&script=sci_arttext – acesso em:16/05/2011.
Mdsaude-disponív el em: http://www.mdsaude.com/2008/12/o-que-sndrome-d e-guillain-barr.html-acesso em: 08/05/2011.
Mdsaude-disponível em: http://www.mdsaude.com/2009/10/plasmaferese.html#ixzz1MtmEjM97 – acesso em 10/05/2011.
medicinageriatrica-disponível em: http://www.medicinageriatrica.com.br/2008/09/08/sindrome-de-guillain-barre/ -acesso em:15/05/2011.
Saudedicas-disponível em:http://www.saudedicas.com.br/doencas/sindrome-de-guillain-barre-183141 – acesso em: 15/05/2011.
Saúde-disponível em: http://portal.saude.gov.br/portal/arquivos/pdf/pcdt_sindrome_guillain_barre_livro_2010.pdf - acesso em: 15/05/2011.
Scielo – disponível em: http://www.scielo.br/scielo.php?pid=s0100-72032001000100005&script=sci_arttext – acesso em:17/05/2011.
Scielo-disponível em: http://www.scielo.br/pdf/rcbc/v29n4/05.pdf- acesso em: 17/05/2011.
scribd- onfalocele- disponível em: http://pt.scribd.com/doc/55362106/onfalocele acesso em:18/05/2011.
Monografias-intestino-médio-embriologia- disponível em: http://www.monografias.com/trabajos63/intestino-medio-embriologia/intestino-medio-embriologia2.shtml- acesso em:18/05/2011.






Nenhum comentário:
Postar um comentário